Por Aluízio Marino, Gisele Brito, Pedro Mendonça, e Raquel Rolnik*
Os profissionais que trabalham nos hospitais estão entre os mais atingidos pela Covid-19. Contudo, o contágio não acontece de forma homogênea dentro desse grupo. De acordo com um levantamento feito por pesquisadores da faculdade de Medicina da USP no Hospital das Clínicas, trabalhadores terceirizados dos hospitais que estão na linha de frente do enfrentamento à pandemia, como profissionais de limpeza e segurança, foram os mais infectados. O estudo mostra que 45% destes já haviam contraído o coronavírus, contra 6% dos médicos. Profissionais de menor renda, incluindo os setores de enfermagem, estiveram mais vulneráveis ao contágio. Pensando em aprofundar o que este estudo revelou, mapeamos a distribuição do local de moradia de trabalhadores da saúde que testaram positivo para a Covid-19 na cidade. Veja o que descobrimos.
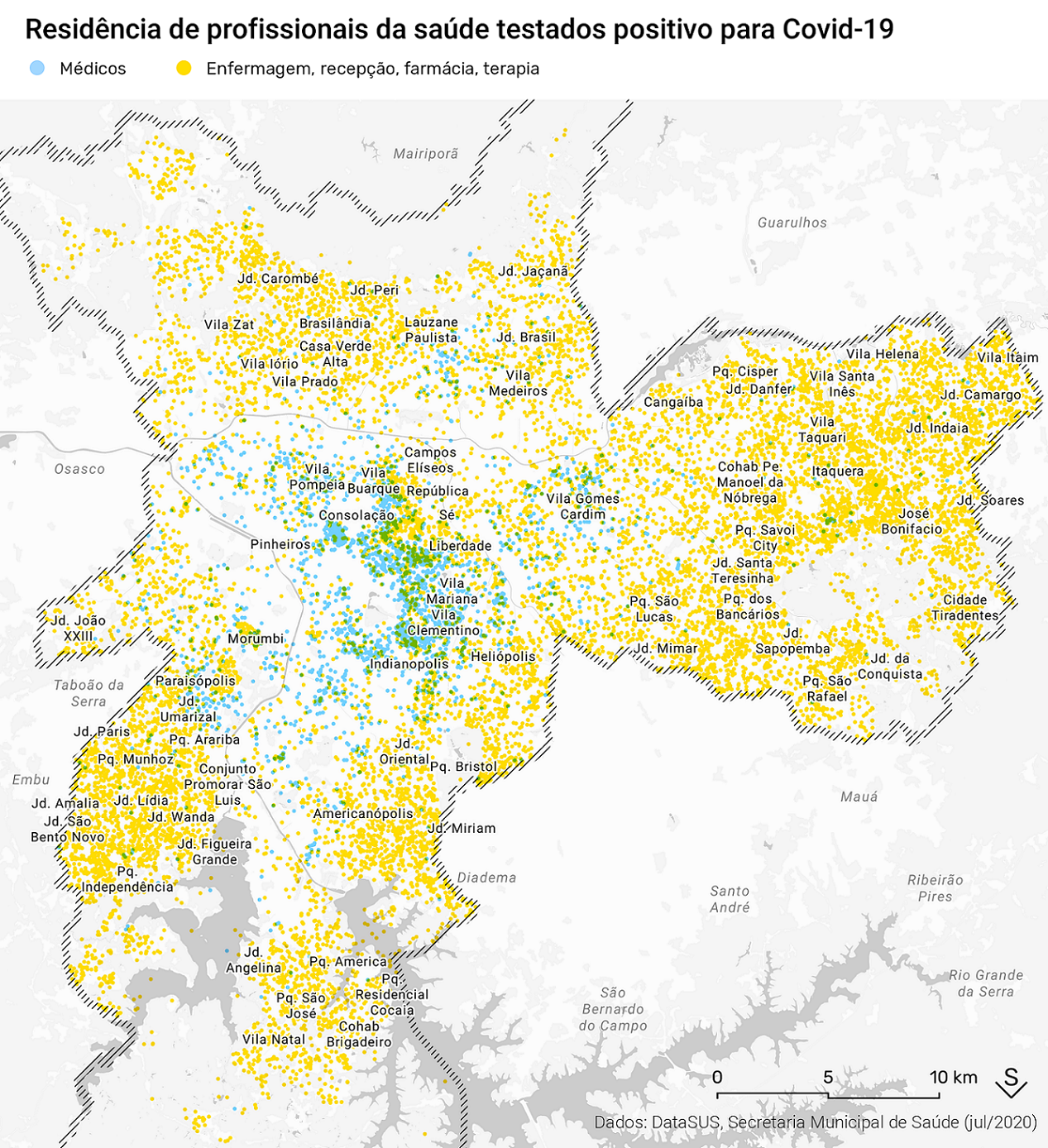
A partir de dados sobre casos suspeitos de Covid-19 do sistema eSUS, obtidos via Lei de Acesso à Informação, obtivemos o local aproximado de residência de alguns grupos de profissionais de saúde no município de São Paulo, a partir da seleção das profissões relacionadas a atividades na saúde dentre as 20 profissões com maior número de casos positivos. Dentre elas estão, médicos, técnicos de enfermagem e farmácia, enfermeiros, terapeutas, assistentes sociais e recepcionistas.
Ao observarmos a distribuição desses profissionais em dois grupos – médicos (em azul) e outros profissionais (em amarelo) –, fica evidente também entre profissionais da saúde a desigualdade e segregação: médicos vivem em áreas mais valorizadas, no chamado centro expandido, enquanto que os não médicos vivem sobretudo nos subúrbios e periferias da cidade. A localização das residências dos não-médicos segue lógica semelhante à distribuição da população negra e de baixa renda, que têm sido reportados como grupos desproporcionalmente impactados pela pandemia.
Essa distribuição se reflete em rotinas distintas entre os trabalhadores de saúde, desde a organização das jornadas de trabalho até os meios de locomoção. A distribuição dos não médicos na cidade corresponde à distribuição dos trabalhadores que mais gastam tempo, geralmente no transporte público, para chegar aos seus empregos, conforme estudo anterior do LabCidade. Os trabalhadores essenciais, e entre estes os profissionais de saúde, são mais expostos ao contágio por terem que sair para trabalhar. Portanto, estratégias para sua proteção devem – para além de equipamentos e protocolos específicos adotados pelos hospitais – visar a segurança do seu trajeto pela cidade.
Além disso, ao cruzamos a localização desses profissionais com a concentração de hospitalizações por Covid-19 e SRAGs não identificadas é possível notar como concentrações de casos muitas vezes coincidem com o local de moradia de profissionais da saúde contaminados. É o caso de bairros como Jardim Oriental, Jardim Carombé, Paraisópolis, Itaquera e vários outros. Nos dois últimos, essa concentração pode ser explicada pela presença de hospitais na região (Albert Einstein e Santa Marcelina), que atraem seus trabalhadores a morar nas vizinhanças.
Mapa: Pedro Mendonça | Dados: DataSUS, Secretaria Municipal de Saúde, Geosampa. [Veja o mapa ampliado.]
Condições de trabalho
A ausência de equipamentos de proteção individual e apoio psicológico são problemas já destacados pelos meios de comunicação e pesquisadores da área da saúde. Essas ausências, somadas a um sistema de saúde já fragilizado, deixaram esses profissionais em uma situação muito difícil: ao mesmo tempo em que precisavam cuidar da população infectada, estavam em risco constante de contrair a doença, lidando com o medo de perder seus colegas de trabalho, bem como a própria vida, e de transmitir a Covid-19 para seus familiares.
Para além da falta de condições seguras e apoio individual aos trabalhadores da saúde na linha de frente, o rastreamento de seus locais de moradia e percursos na cidade tampouco foi feito. Pelo contrário, a ausência de estratégias territorializadas e a compreensão do isolamento social como se fosse uma escolha individual, já apontadas por nós como problemáticas na gestão da crise promovida pelo coronavírus, prejudicou grande parte desses profissionais. A distribuição temporal dos casos confirmados de Covid-19 aponta como, nos primeiros meses de pandemia (fevereiro a abril), esse grupo profissional já compunha uma parte significativa dos casos totais no município. Este teria sido o melhor momento para implementar políticas setorizadas e localizadas para esses trabalhadores.
A hipótese que levantamos aqui é que estaríamos em condições muito mais favoráveis se desde o início da pandemia os profissionais de saúde tivessem condições seguras de trabalho, somadas a uma estratégia de inteligência espacial com o mapeamento dos percursos e de condições de moradia desses trabalhadores, compreendendo além do local de moradia, quantas pessoas vivem em suas casas e se nestas havia ou não condições de isolamento. Isso só seria possível com uma articulação entre esferas de governo e uma política territorializada e multi-escalar de combate a pandemia – que não ocorreu. Além de possibilidades ainda de implantá-la – afinal a pandemia não acabou! – podemos extrair desta avaliação aprendizados para pensar e reivindicar políticas públicas no futuro.
*Aluízio Marino é doutorando em Planejamento e Gestão do Território (UFABC) e pesquisador do LabCidade; Gisele Brito é mestranda na FAU-USP e pesquisadora do LabCidade; Pedro Mendonça é graduando em Arquitetura e Urbanismo na FAU-USP e pesquisador do LabCidade; Raquel Rolnik é professora da FAU-USP e coordenadora do LabCidade.
Os comentários estão desabilitados.